هیپربیلی روبینی، زردی خوش خیم در نوزادان به شمار می رود. زردی در حدود ۶۰ درصد نوزادان ترم و ۸۰ درصد نوزادان پره ترم در طی هفتة اول زندگی دیده می شود. رنگ زرد معمولاً ناشی از تجمع پوستی رنگدانه بیلی روبین غیرکونژوگه، غیرقطبی و محلول در چربی ایجاد می شود. این بیلی روبین غیرکونژوگه (که با توجه به ماهیت واکنش vanden bergh) بیلی رون غير مستقیم نامیده می شود، محصول نهایی کاتابولیسم پروتئین هم است که طی یک سری از واکنش های آنزیمی توسط هم اکسیژناز و بیلی وردین ردوکتاز و عوامل احیا کننده غيرآنزیمی در سلول های رتیکولواندوتلیال صورت می گیرد.
این رنگ زرد می تواند تا حدودی نیز حاصل از تجمع پیگمان بیلی روبین کونژوگه باشد که در میکروزوم های سلول کبدی توسط آنزیم بوريدين دی فسفوگلوکورونیک اسید (UDP) – گلوکورونیل ترانسفراز به بیلی روبین گلوکورونید قطبی، محلول در آب (واکنش دهنده مستقیم) تبدیل می شود. هر چند بیلی روبین به صورت فیزیولوژیک نقش یک آنتی اکسیدان را ایفا می کند اما افزایش بیلی روبین غیرکونژوگه غیر مستقیم بالفوه نورو توکسیک است. هر چند بیلی روبین کونژوگه عوارض سمی عصبی ندارد هیپر بیلی روبینمی مستقیم نشان دهنده یک اختلال کبدی بالقوه جدی یا یک بیماری سیستمیک است.
بیماری همولیتیک چیست
بیماری همولیتیک از علل شایع زردی نوزادان است. اما به دلیل نارس بودن مسیر متابولیسم بیلی روبین، بسیاری از نوزادان بدون همولیز هم دچار زردی می¬شوند. بیلی روبین در اثر کاتابولیسم هموگلوبین تولید می شود.
نکته: با توجه به اینکه مونوکسید کربن بجز کاتابولیسم هموگلوبین هیچ منبع بیولوژیک دیگری ندارد، دفع این گاز در واقع معادل میزان تولید بیلی روبین است. هر 1 گرم هموگلوبین، mg۳۵ بیلی روبین تولید می کند. 20% تولید بیلی روبین از منابعی غیر از هموگلوبین در گردش است که عبارتند از تولید ناکارآمد هموگلوبین و تخریب سلول های پیش ساز در مغز استخوان. میزان تولید بیلی روبین در نوزادان ۳-۲ برابر بزرگسالان است (روزانهmg/kg 10-6 در مقابل mg/kg 3) که علت آن بالابودن هماتوکریت و عمر کوتاهتر RBC های نوزاد است (۹۰-۷۰ روز در مقابل ۱۲۰ روز).
نكته: بیلی روبین حاصل از کاتابولیسم هموگلوبین بصورت غیرکونژوگه و محلول در چربی (نامحلول در آب) است و در تست واندنبرگ بصورت غیرمستقیم واکنش می دهد. این بیلی روبین غیر مستقیم برای CNS سمی است (محلول در چربی) و دفع آن محدود می باشد (نامحلول در آب).
بیلی روبین در سلول های کبدی از آلبومين جدا شده و به پروتئین سیتوپلاسمی Y (لیگاندین) متصل می شود. کونژوگاسیون در کبد منجر به تولید دی گلوکورونید بیلی روبین می شود که محلول در آب و قابل دفع در صفرا و ادرار است و در تست واندنبرگ بصورت مستقیم واکنش می دهد. آنزیم گلوکورونیل ترانسفراز عامل محدودکننده کونژوگاسیون بیلی روبین است. غلظت لیگاندین و گلوکورونیل ترانسفراز در نوزادان و بویژه نوزادان نارس پایین تر از کودکان بزرگتر است. بخش اعظم بیلی روبین کونژوگه از طریق صفرا به داخل روده کوچک دفع شده و با مدفوع خارج می شود. اما مقداری از بیلی روبین توسط گلوکورونیداز روده مجدداً هیدرولیز شده بصورت غیرکونژوگه درمی آید و دوباره جذب می شود (گردش مجدد روده ای – کبدی). ضمناً بیلی روبین توسط باکتری های روده نوزاد به اوروبیلینوژن و استرکوبیلینوژن تبدیل می شود که از طریق ادرار و مدفوع دفع می شوند و جذب مجدد بیلی روبین را محدود می کنند. تأخیر در دفع مکونیوم که حاوی بیلی روبین است نیز در گردش مجدد روده ای – کبدی بیلی روبین نقش دارد.
بیلی روبین غیرکونژوگه جنين سالم یا جنین مبتلا به اریتروبلاستوز از جفت عبور می کند و توسط آنزیم های کبدی مادر به بیلی روبین کونژوگه تبدیل می شود که جفت نسبت آن نفوذ ناپذیر است و در نتیجه به بدن جنین بازنمی گردد. بنابراین سطح بیلی روبین جنین حتی در همولیز شدید هم فقط در حد خفیف افزایش می یابد. اما اگر همولیز باعث استاز صفرای غلیظ در کبد جنین شود، با هیپربیلی روبینمی کونژوگه همراه خواهد بود. هیپربیلی روبینمی غیر مستقیم مادر نیز باعث افزایش سطح بیلی روبین جنین می شود (به دلیل عبور از جفت).
علت هیپربیلی روبینمی چیست
يرقان فیزیولوژیک از علل شایع هیپربیلی روبینمی در نوزادان است که با رد کردن سایر تشخیص ها مثل همولیز، عفونت و بیماری های متابولیک مطرح می شود و علل آن عبارتند از تولید بالای بیلی روبین در نوزادان و عدم بلوغ کبدی لیگاندین و گلوکورونیل ترانسفراز در نوزادان، یرقان فیزیولوژیک در تبار یونانی و آسیایی شدیدتر است.
نکته: بیلی روبین غیر مستقیم در یرقان فیزیولوژیک نوزادان سر موعد در روز سوم زندگی به حداکثر می رسد که mg/dL۱۲ است. اما در نوزادان نارس با تأخیر به حداکثر می رسد (روز پنجم) و تا mg/dL۱۵ افزایش می یابد. ضمناً حداکثر بیلی روبین غیرمستقیم در نوزادانی که از شیر مادر تغذیه می کنند بیشتر از آنهایی است که با شیرخشک تغذیه می شوند (mg/dL ۱۵-۱۷ در مقابل mg/dL۱۲) که تا حدودی به دلیل مصرف کمتر مایعات در تغذیه با شیر مادر است.
نکته: یرقان در شرایط زیر غیر فیزیولوژیک (پاتولوژیک) است: یرقانی که از روز اول زندگی بصورت بالینی مشهود باشد؛ افزایش سطح بیلی روبین به میزان بیش از mg/dL5/0؛ رسیدن حداکثر مقدار بیلی روبین در نوزادان سر موعد به بیش از mg/dL۱۳؛ بیلی روبین مستقیم بیش از mg/dL5/1 با وجود هپاتواسپلنومگالی و آنمی.
زردی ناشی از شیر مادر با هیپربیلی روبینمی غیرکونژوگه بدون وجود شواهدی از همولیز در هفتۀ اول تا دوم زندگی همراه است. سطح بیلی روبین به ندرت از mg/dL ۲۰ فراتر می رود. قطع شیردهی به مدت ۲-۱ روز باعث کاهش سریع سطح بیلی روبین می شود که با از سرگیری شیردهی هم دیگر چندان افزایش نمی یابد. احتمالاً شیر مادر حاوی یک مهارکننده کونژوگاسیون بیلی روبین است یا اینکه گلوکورونیداز موجود در شیر مادر باعث افزایش گردش مجدد روده ای – کبدی بیلی روبین می شود.
یرقان در روز اول زندگی همواره پاتولوژیک است و به توجه فوری برای تشخیص علت نیاز دارد.
نکته: عفونت (عفونت های مادرزادی حوالی تولد یا سپسيس باکتریایی) علاوه بر هیپربیلی روبینمی غیر مستقیم باعث افزایش بیلی روبین مستقیم نیز می شود.
زمانی شواهد بالینی یرقان در نوزادان مشاهده می شود که سطح بیلی روبین به mg/dL 10-5 برسد (در مقایسه با mg/dL 2 در بزرگسالان). در صورت مشاهدة يرقان بایستی بیلی روبین تام اندازه گیری شود که اگر در نوزادان سر موعد در روز اول بالاتر از mg/dL ۵ و در روزهای بعدی بالاتر از mg/dL ۱۳ باشد، پیش از شروع فتوتراپی یا تعویض خون بایستی ارزیابی بیشتر شامل اندازه گیری بیلی روبین مستقیم و غیرمستقیم، تعیین گروه خونی، تست كومبس، CBC، اسمیر خون و شمارش رتیکولوسیت ها صورت گیرد.
نکته: ظهور یرقان پس از ۲ هفته از زمان تولد، پاتولوژیک و مطرح کننده هیپربیلی روبینمی مستقیم است.
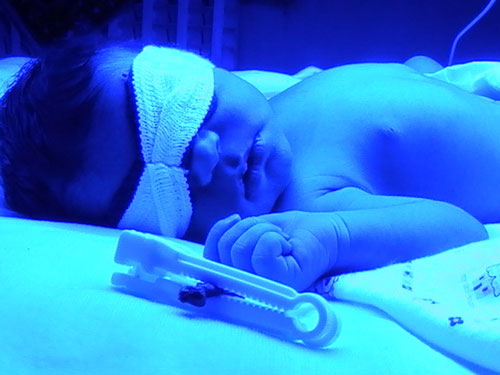
درمان هیپربیلی روبینمی
فتوتراپی با نور آبی و سفید بویژه اگر پیش از افزایش سطح بیلی روبین تا حد ایجاد کرنیکتروس آغاز شود، روشی مؤثر و بی خطر برای کاهش بیلی روبین غیر مستقیم است. فتوتراپی در مورد نوزادان سر موعد زمانی شروع می شود که بیلی روبین غیر مستقیم در حد mg/dL ۱8-۱6 باشد. اما در مورد نوزادان نارس در سطوح پایین تری شروع می شود تا از رسیدن بیلی روبین به حدی که نیاز به تعویض خون دارد، جلوگیری شود. فتوتراپی با حداکثر تابش در طول موج nm ۴7۵-۴2۵ باعث تغییر شکل بیلی روبین غیرکونژوگه به ایزومرهای محلول در آب می شود که به آسانی دفع می شوند و مسیر کونژوگاسیون کبدی را میان بر می زنند (مثل ایزومر 15E و 4Z یا لومی روبين).
